Kısıtlı Kaynaklarla İnfeksiyon Kontrolü İçin Organizasyonlar
Hakan LEBLEBİCİOĞLU1
1 Ondokuz Mayıs Üniversitesi Tıp Fakültesi, İnfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Anabilim Dalı,
Samsun, Türkiye
ÖZET
Hastane infeksiyonlarının kontrolü ancak standart yöntemler ve tanımlar kullanılarak infeksiyonların izlenmesi ve sorunların saptanarak, uygun infeksiyon kontrol önlemlerinin alınması ile mümkündür. Bu amaçla başta hastane infeksiyon kontrol komiteleri (HİKK)’nin oluşturulması olmak üzere iyi bir organizasyon gerekmektedir. Kısıtlı olanaklara sahip ülke ve hastanelerde ise infeksiyon kontrol önlemlerinin alınması güçleşmektedir. Kısıtlı olanaklar sözkonusu ise başlıca problemler; eğitim eksikliği, HİKK çalışanlarının sayı ve nicelik olarak yetersizliği, HİKK’nin yaptırımının sınırlı olması veya olmaması, hastane infeksiyonlarının hastane personeli tarafından önemli bir sağlık sorunu olarak görülmemesi, hastane infeksiyon kontrol komitesi (HİKK)’nde görev alacak sağlık çalışanlarının bu görevi ek bir görev olarak yapmaları, HİKK’nin görevlerinin iyi tanımlanmaması, yasal dayanakların yetersizliği veya yeterince uygulanmaması, infeksiyon kontrolüne idare desteğinin olmaması, infeksiyon kontrolü için ayrı bir bütçe olmaması, hastane mimari yapısının infeksiyon kontrolüne uygun olmaması (izolasyon vb.), kalabalık hastane ve hasta odalarının varlığı, infeksiyon kontrolü için yeterli alet ve malzemenin temin edilememesi, infeksiyon kontrolüne yönelik ulusal rehberlerin olmaması şeklindedir. Bu yazıda kısıtlı olanağa sahip hastanelerde ve ülkelerde infeksiyon kontrol önlemlerinin organizasyonu irdelenmiştir.
Anahtar Kelimeler: İnfeksiyon kontrolü
SUMMARY
Infection Control Organizations with Limited Resources
Hakan LEBLEBİCİOĞLU1
1 Department of Infectious Diseases and Clinical Microbiology, Faculty of Medicine,
University of Ondokuz Mayis, Samsun, Turkey
Nosocomial infection surveillance using standard surveillance method and standard definitions is necessary to determine problems and to take appropriate infection control precautions. A good organization including infection control committee set up is essential to reach this aim. It is hard to apply infection control precautions in the hospitals and countries with limited resources. The main problems are; lack of training, lack of quality and quantity of the personnel, limited enforcement of hospital infection control committee, inadequate awareness of hospital staff, HCW in the hospital infection control perform efforts as an additional task, tasks of hospital infection control committee were not defined well, failure or under-application of legal bases, lack of administrative supports, lack of separate budget for infection control, inadequate conformity with the architectural structure for hospital infection control (isolation, etc.), presence of a crowded hospital and patient rooms, inability to provide adequate tools and materials for infection control, lack of national guidelines for infection control. This review emphasis on organization of hospital infection control measures in the hospitals and countries with limited resources.
Key Words: Infection control
Geliş Tarihi/Received: 02/08/2011 - Kabul Ediliş Tarihi/Accepted: 08/08/2011
Hastane infeksiyonlarının kontrolü ancak standart yöntemler kullanılarak infeksiyonların izlenmesi ve sorunların saptanarak, uygun infeksiyon kontrol önlemlerinin alınmasıyla mümkündür. Bu amaçla başta hastane infeksiyon kontrol komiteleri (HİKK)’nin oluşturulması olmak üzere iyi bir organizasyon gerekmektedir. Kısıtlı olanaklara sahip ülke ve hastanelerde ise ideal infeksiyon kontrol önlemlerinin alınması güçleşmektedir (Tablo 1)[1,2,3]. Bu yazıda kısıtlı olanağa sahip hastanelerde infeksiyon kontrol önlemlerinin organizasyonu irdelenecektir.
HASTANE İNFEKSİYON KONTROL KOMİTESİ
HİKK hastane infeksiyonlarının önlenmesinde temel yapı taşıdır. Her sağlık kuruluşunun yapılanması, yatak sayısı, hasta popülasyonu ve yapılan invaziv girişimlerin tipi farklıdır. Bu nedenle her HİKK’nin yapılanması da farklılık gösterebilir. 11 Ağustos 2005 tarihli Resmi Gazete’de yayınlanan "Yataklı Tedavi Kurumları İnfeksiyon Kontrol Yönetmeliği"ne göre HİKK, komite başkanı (infeksiyon hastalıkları ve klinik mikrobiyoloji uzmanı), hastane yöneticisi, dahili tıp bilimleri temsilcisi, cerrahi tıp bilimleri temsilcisi, klinik mikrobiyoloji laboratuvarı sorumlusu, başhemşire, eczane sorumlusu, hastane müdürü, infeksiyon kontrol doktoru ve infeksiyon kontrol hemşirelerinden oluşur. Bunun dışında hastane epidemiyoloğu, steril depo sorumlusu ve gerekli görülen klinik temsilcileri komitede yer alabilir[4,5]. Klinisyen sayısının artırılması komitenin düzenli toplanmasını güçleştirebilir. Bu nedenle anahtar konumdaki ve infeksiyon kontrol çalışmalarına zaman ayırabilecek klinisyenler komitede görev almalıdır. Servis temsilcisi uzmanlardan oluşacak bir alt komite veya danışmanlar kurulu oluşturulabilir, bu kurul servisler ile komite arasında köprü görevi yapar, toplanma sıklığı HİKK’ye göre daha az (yılda 1-2 defa) olabilir. Komitenin bir sekreteryası olmalıdır.
"Yataklı Tedavi Kurumları İnfeksiyon Kontrol Yönetmeliği"ne göre infeksiyon kontrol doktorunun infeksiyon hastalıkları ve klinik mikrobiyoloji uzmanlarından, tercihan hastane infeksiyonları ve epidemiyolojisi konusunda ulusal veya uluslararası sertifikaya sahip olanlar arasından seçileceği belirtilmiştir. Ülkemizde infeksiyon kontrolünde çalışan hekimlerin sadece bu işle görevli olmayışları, hastanede diğer görevlerinin yanı sıra bu görevi de yerine getirmeleri kısıtlayıcı bir faktördür. HİKK’de infeksiyon kontrol doktoru genellikle komitenin de başkanlığını yürütmektedir, sıklıkla yaşça büyük ve başka görevleri de olan bu kişilerin HİKK çalışmalarına yeterli zaman ayırmaları olanaklı değildir. Özellikle kontrol programının oluşturulması sırasında ve günlük aktivitelerinin yürütülmesinde aksamalar olabilir. Bu tür tecrübeli klinisyenlerin başkan/danışman görevinde olmaları, daha genç ve zamanını komite çalışmalarına ayırabilecek kişilerin primer infeksiyon kontrol görevini almaları daha yararlıdır. Hastanelerde aynı bölümde birden fazla kişi varsa bir uzman sadece HİKK’de görevlendirilebilir.
İnfeksiyon kontrol hemşireliği de ayrı bir uzmanlık dalıdır. "Yataklı Tedavi Kurumları İnfeksiyon Kontrol Yönetmeliği"ne göre infeksiyon kontrol hemşireleri için "Başhemşirelik tarafından, tercihan yüksekokul mezunu, bilgisayar kullanmayı bilen ve Bakanlık tarafından onaylanmış infeksiyon kontrol hemşireliği sertifikasına sahip hemşireler arasından seçilir ve infeksiyon kontrol komitesine bağlı olarak çalışır. Her 250 yatak için bir infeksiyon kontrol hemşiresi görevlendirilmesi zorunludur" maddesine yer verilmiştir. Bununla birlikte hastane infeksiyonları kontrolünde iş yükünün artması bu oranın da yetersiz kalmasına neden olmaktadır[5,6]. İnfeksiyon kontrol hemşiresi seçiminde gönüllülük esas olmalıdır. Hemşirelik eğitimi sırasında hastane infeksiyon kontrolüne ayrılan süre azdır. İnfeksiyon kontrol hemşirelerinin eğitimi düzenlenen periyodik kurslarla sağlanmaktadır. Göreve yeni başlayacak infeksiyon kontrol hemşirelerinin bu konuda deneyimli merkezlerde geçici süreyle görevlendirilerek eğitim almaları ve deneyim kazanmaları sağlanabilir. İnfeksiyon hastalıkları kliniklerinde veya kritik ünitelerde çalışmış, infeksiyon hastalıkları konusunda deneyimli hemşireler bu göreve seçilebilir. HİKK’nin kurulma aşamasında sıklıkla tam gün çalışacak hastane infeksiyon kontrol hemşiresi görevlendirilememektedir. Bu durumda görev alan hemşirenin mesaisinin en azından belli bir diliminin bu işe ayrılması yararlı olabilir.
Halk sağlığı anabilim dalı bulunan üniversite hastanelerinde HİKK’de hastane epidemiyoloğu görev almaktadır, fakat üniversite dışı hastanelerde sıklıkla hastane epidemiyoloğu kadrosu yoktur ve bu görev epidemiyoloji ve istatistik konusunda deneyimli uzmanlar tarafından yürütülebilir[7].
Kısıtlı olanaklara sahip hastanelerde en azından epidemiyoloji ve infeksiyon hastalıkları ve klinik mikrobiyoloji konusunda deneyimli bir klinisyen ve bir hemşire ile infeksiyon kontrolü çalışmaları başlatılabilir[8].
KLİNİK MİKROBİYOLOJİ LABORATUVARI
Hastanede infeksiyon kontrol çalışmalarının başarıya ulaşabilmesi için klinik mikrobiyoloji laboratuvarının infeksiyon kontrol programının tüm aşamalarında aktif rol alması gerekmektedir. Temel görevleri; infeksiyon etkenlerinin doğru ve hızlı şekilde tür düzeyinde tanımlanması, antibiyotik duyarlılıklarının belirlenmesi, tanı amacıyla uygun tekniklerin kullanılmasını sağlamak, salgınların saptanması, mikroorganizmaların epidemiyolojik analizler için fenotipik ve genotipik olarak tiplendirilmesi, hastane ortamının mikrobiyolojik izleminin sağlanması, sterilizasyon ve dezenfeksiyon işlemlerinin güvenilirliğinin kontrol edilmesi ve mikrobiyolojik verilerin düzenli olarak analizinin yapılarak, HİKK, hastane idaresi ve servislerin bilgilendirilmesidir[7,9,10]. Etkin bir infeksiyon kontrolü için klinik mikrobiyoloji laboratuvarları 24 saat çalışmalıdır. Üniversite ve eğitim hastanelerinde bu fonksiyonlara sahip klinik mikrobiyoloji laboratuvarları genellikle mevcuttur, fakat daha küçük yatak kapasitesine sahip bazı hastanelerde, ya laboratuvar olanakları yeterli değildir ya da görevli uzman yoktur. İnfeksiyon kontrolünde anahtar konuma sahip olan laboratuvarlarda eğer olanaklar kısıtlı ise en azından mikroorganizmaların doğru tanımlanmasının yapılabileceği şartlar oluşturulmalı, eğer uzman yoksa mikrobiyoloji konusunda deneyimli lisans düzeyinde eğitim görmüş laboratuvar çalışanlarından yardım alınmalıdır. Laboratuvar personelinin bu konuda deneyimli merkezlerde geçici süre ile görevlendirilerek eğitim almaları ve deneyim kazanmaları sağlanabilir.
SÜRVEYANS
Sürveyans; bir toplulukta sürekli, sistematik ve aktif olarak bir hastalıkla ve bu hastalığın oluşma riskini artıran veya azaltan koşullarla ilgili veri toplanması, analizi ve geri bildirimidir[11,12]. Hastane infeksiyonlarının sürveyansı infekte hastaların saptanması, infeksiyon sıklıklarının belirlenmesi ve infeksiyona neden olan faktörlerin ortaya konulmasında yararlıdır, ayrıca hastane infeksiyon sürveyans sonuçları bir kalite göstergesidir[13]. Düzenli sürveyans ile salgınlar kısa süre içerisinde ve yayılmadan saptanabilir. Hastanenin gereksinimlerine göre, hizmet verilen ünitelere, hasta popülasyonuna ve daha önceki sürveyans sonuçlarına göre sürveyans planlanmalıdır[14]. Sürveyansta yazılı standart tanımlar kullanılmalıdır[15]. Sürveyans hastane içi ve diğer hastane verileri ile karşılaştırılabilir olmalıdır[16]. Elde edilen veriler ışığında infeksiyon kontrol önlemleri geliştirilmelidir. Sürveyansın etkinliği düzenli olarak gözden geçirilmeli ve gerekirse değişiklik yapılmalıdır[17]. Sonuçta sürveyans verilerine göre etkili infeksiyon kontrol önlemleri alınabilir. Yapılacak sürveyansın tipi, amaca göre belirlenir. Olguların saptanmasında başlıca üç yöntem kullanılabilir. Bunlar; aktif veya pasif, laboratuvar kaynaklı veya hasta kaynaklı izlem, retrospektif veya prospektif izlemdir.
Pasif sürveyansta hastane infeksiyonu gelişen olgular, hastayı izleyen hekim veya hemşire tarafından hastane infeksiyonu izlem formlarına kaydedilir. Pasif sürveyansın dezavantajları formu dolduran kişilerin hastane infeksiyonları konusunda yeterli deneyim ve bilgiye sahip olmaması ve ek zaman gerektirmesi nedeniyle form doldurma işleminin unutulabilmesidir. Duyarlılığı düşük olan bu yöntemin uygulanması önerilmez[8].
Hastane infeksiyonlarının izleminde aktif sürveyans yapılmalıdır. Aktif sürveyansta hastane infeksiyonu konusunda eğitimli infeksiyon hastalıkları uzmanları ve infeksiyon kontrol hemşireleri tarafından laboratuvar ve klinik verilerin ışığında hastane infeksiyonları saptanmaya çalışılır[18]. Aktif sürveyans zaman alıcıdır ve genellikle bir iş gününün yarısı bu işlemle geçebilmektedir. İnfeksiyon kontrolü için gerekli olan diğer günlük aktivitelere zaman kalmayabilir, bu nedenle çok sayıda ve analiz edilmeyecek detaylı veri toplanması yerine infeksiyon hızlarının hesaplanmasını sağlayacak veriler kaydedilmelidir. Sürveyans belli hastane üniteleri, hasta grupları veya sistemlere göre yapılabilir. Önemlilik derecesi için mortalite, morbidite, ekstra maliyet ve önlenebilir olması gibi kriterler göz önüne alınır. Yüksek riskli üniteler ve yüksek riskli hastalara öncelik verilmesi zaman kazandırıcıdır. Hedef sürveyansı tüm hastane sürveyansına göre daha anlamlı sonuçlar vermektedir. Hedef sürveyansı diğer tüm sürveyanslarla entegre olarak da sürdürülebilir. Sistem hedefleyen infeksiyon sürveyansında örneğin; üriner kateter infeksiyonları veya nozokomiyal pnömoniler hastanede yatan tüm hastalarda araştırılır. Üniteye yönelik sürveyansta ise örneğin; yoğun bakımda yatan hastalarda gelişen tüm hastane infeksiyonları veya sadece bazı infeksiyonların (örn. ventilatörle ilişkili pnömoni) varlığı araştırılır. Sadece belli bir ünitede sürveyansın yapılması sınırlı kaynaklara sahip infeksiyon kontrol komiteleri için idealdir ve çalışılan ünitede daha etkili infeksiyon kontrolünün yapılmasını sağlar, ayrıca sürveyansta görev alan sağlık personeli infeksiyon kontrolü konusunda deneyim kazanır[16,19]. Hedef sürveyansının en önemli dezavantajı sürveyans kapsamında olmayan sistem infeksiyonları veya ünitelerdeki infeksiyonların saptanamamasıdır.
Kaynakları sınırlı, yeterli infeksiyon kontrol hemşiresi olmayan ve yatak sayısı fazla olan hastanelerde periyodik aralıklarla tekrarlanan prevalans çalışmaları yararlıdır[20]. Prevalans sürveyansının avantajı hızlı sonuç alınması, daha az zaman alması ve daha ucuz olmasıdır. Prevalans çalışmalarının düzenli aralıklarla tekrarlanması hem yararlı hem de sürekli insidans sürveyansına göre daha ekonomiktir[5,11]. Nokta prevalans yöntemi çok merkezli hastane infeksiyonları çalışmalarında kullanılabilir[21,22]. Prevalans çalışmalarının en önemli dezavantajları küçük hastanelerde önemli değişiklikleri ortaya çıkarabilecek kadar hastanın izleme alınamaması ve hastane infeksiyon riskinin, olduğundan büyük saptanma olasılığıdır. Eğer infeksiyonların süresi biliniyorsa prevalans verileri insidans verilerine dönüştürülebilir[8].
Laboratuvara dayalı sürveyans için yeterli bir klinik mikrobiyoloji laboratuvarına ve klinisyenlerin yeterli ve uygun mikrobiyolojik tetkik isteme alışkanlığına gereksinim vardır. Sıklıkla bu faktörlerde sorun yaşanmaktadır, bu durumda laboratuvara dayalı sürveyansın duyarlılığı azalacaktır. Bununla birlikte yeterli infeksiyon kontrol doktoru ve hemşiresi olmayan hastanelerde, laboratuvara dayalı sürveyans önerilebilir[8]. Laboratuvara dayalı sürveyans ile antibiyotik direnç paternlerinin de izlenebilmesi önemli bir avantajdır[18].
Hastane infeksiyon kontrol çalışmalarına yeni başlayan hastaneler için gerçek durumun ortaya konması son derece önemlidir. Kritik ünite ve riskli hastalarda sürekli, aktif, en az bir yıl süre ile sürveyans yapılması, baz infeksiyon hızlarını ortaya çıkartabilir. Kritik ünitesi olmayan veya kritik hasta yatırmayan daha küçük hastanelerde ise 6-12 aylık periyotlarla tekrarlanan prevalans çalışmaları yapılabilir.
Sonuç olarak; hastane infeksiyonu sürveyansında her hastane, öncelikli hedeflerini, hizmet ettiği hasta popülasyonunu ve hastanede karşılaşılan sorunlarını göz önüne alarak sürveyans programı oluşturmalıdır[14]. Yeterli infeksiyon kontrol personeli olmayan ve ekonomik açıdan kısıtlı olanağa sahip hastanelerde hedef sürveyans ve periyodik prevalans çalışmalarının yapılması önerilebilir.
VERİ TOPLANMASI ve ANALİZİ
Hastanede sürveyans çalışmasının temelini hasta kayıtlarının tutulması ve analizi oluşturmaktadır, bu nedenle komite üyelerinin özellikle infeksiyon kontrol doktoru ve komite hemşiresinin bilgisayar kullanımını bilmeleri, yazı, slayt, istatistik ve hastane izlem programlarını kullanabilir olmaları gerekmektedir. Bilgisayar kullanımı konusunda hastanede varsa bilgisayar-iletişim bölümünden veya konu ile ilgili deneyimli kişilerden destek alınabilir.
Hastane infeksiyonlarının saptanması ve değerlendirilmesi için üç tip veri toplanabilir. Bunlar hastaya ait demografik bilgiler, infeksiyona ait bilgiler ve laboratuvar verileridir. Veri toplamasını hastane infeksiyonları konusunda deneyimli infeksiyon kontrol hemşiresi yapmalıdır. Verilerin kolay analizi için veriler bir bilgisayar programı yardımıyla kaydedilmelidir. Olgulara ait değişkenlerin kaydedilmesi, infeksiyon hızlarının hesaplanması, antibiyotik direnç oranlarının belirlenmesi gibi sonuçlar bilgisayar programları aracılığıyla kolay yapılabilir. Bilgisayar programı verilerin analizine uygun olmalıdır. Hastane infeksiyonu izlemi yapılan popülasyon genellikle homojen yapı göstermez. Örneğin; yaş, cinsiyet, hastalığın şiddeti gibi özelliklere göre farklılık gösterir. Bu nedenle veri analizi yapılırken bu tür alt gruplara göre hastalar sınıflandırılmalıdır. Sınıflandırma yapılmazsa başka hastanelere ait veya hastane içindeki ünitelerin verilerinin karşılaştırılması yanlış sonuçlara neden olabilir[15]. Hastaneye özgü program yapılması sıklıkla pahalı ve zordur, verilerin diğer hastanelerin verileriyle birleştirilmesi de bu durumda her zaman mümkün olmayabilir.
Ülkemizde NosoLINE projesi kapsamında hastane infeksiyonları izlem programı projeye katılan merkezlere ücretsiz olarak sunulmaktadır ve ortak bir izlem politikası oluşturulmasında da yararlıdır. NosoLINE gibi bir hastane infeksiyonları sürveyans programının kullanılması, hastaneler arası veri transferini ve sonuçların karşılaştırılmasını kolaylaştırır. Bu program yaş, cinsiyet, altta yatan hastalık, hastaneye yatış zamanı, yapılan girişimler, gelişen infeksiyonlar gibi hastaya ait bilgilerin derlenmesine, infeksiyon hızlarının hesaplanmasına ve mikroorganizmaların antibiyotik duyarlılıklarının değerlendirilmesine olanak tanımaktadır. Veri girişinin basit olması ve otomatik kodlama yapılması veri girişini kolaylaştırmaktadır[23]. NosoLINE’nın geliştirilmiş versiyonu olan NosoOnline ile internet ortamında giriş yapmak mümkündür, getirdiği önemli yeniliklerden biri de alet kullanım oranlarının ve alet ilişkili hızların hesaplanabilmesi ve aylık, yıllık olarak raporlanabilmesidir.
"Centers for Disease Control and Prevention (CDC)"ın EpiInfo programı ile de kolaylıkla gerek hastane infeksiyonları gerekse hastane dışı infeksiyonların takibi yapılabilmektedir, ayrıca program temel istatistiksel hesaplamaların yapılmasına da olanak tanımaktadır. EpiInfo programı "http://www. cdc.gov/epiinfo" adresinden ücretsiz olarak temin edilebilir.
WHONET antibiyotik duyarlılıklarına ait istatistiksel değerlendirme yapılmasını ve raporların tablo veya grafik olarak sunulmasını sağlayan bir bilgisayar programıdır. Disk difüzyon, Broth dilüsyon ve E-test gibi antibiyotik duyarlılık yöntemleriyle elde edilen sonuçlar ayrı ayrı olarak kaydedilebilmektedir. Ortak kodlama nedeniyle birçok laboratuvardan elde edilen veriler tek bir dosyada toplanıp değerlendirilebilmektedir. WHONET programı Dünya Sağlık Örgütü (DSÖ)’nün internet sayfasından (http://www.who. int/drugresistance/whonetsoftware/en/index.html) ücretsiz olarak elde edilebilir[24,25]. NosoLINE, NosoOnline, EpiInfo, WHONET programlarındaki veri dosyaları Excel, Access ve Dbase gibi diğer veri tabanlarına dönüştürülebilmekte ve SPSS gibi istatistik programlarında da değerlendirilebilmektedir.
İZOLASYON
Hastaların izolasyonunda amaç; mikroorganizmalarla kolonize veya infekte hastadan diğer hastalara, sağlık personeline, hasta ziyaretçilerine bulaşın önlenmesi, nötropeni gibi infeksiyona duyarlı konaklara ise sağlık personeli, diğer hastalar ve ziyaretçilerden infeksiyon bulaşmasının önlenmesidir. İzolasyon işlemi donanım ve yapılanma gerektirmektedir, ayrıca pahalı ve zaman alıcıdır[26]. Birçok hastanede izolasyon ile ilgili yazılı kurallar yoktur. Bu kurallar oluşturulmalı, geliştirilen basit algoritmalar kliniklerde görülebilecek yerlere asılmalıdır. Bu şekilde klinik çalışanları hastalıklara göre nasıl bir izolasyon yöntemi uygulamaları gerektiği konusunda bilgilendirilmelidir. HİKK çalışanları izole edilecek hastaları araştırmalı ve izolasyon kurallarına uyum mutlaka izlenmelidir. Hava yolu ile yayılan infeksiyonu olan olguların izolasyonunda kullanılabilecek, özel tasarlanmış, negatif basınçlı, özel havalandırma sistemli odalar ancak bazı hastanelerde bulunmaktadır. Kısıtlı olanakların olduğu hastanelerde zorunlu durumlarda tek kişilik odalar bu amaçla izolasyon odası olarak kullanılabilir ve uygun bariyer ve el yıkama önlemleriyle bulaş zinciri kırılabilir. İzole edilen hastaların bakımını üstlenecek personel her hasta için ayrı olmalıdır.
EL YIKAMA
Hastane personelinin elleri hastadan hastaya mikroorganizmaların taşınmasında rol oynamaktadır[27]. Eller her hasta muayenesi veya bakımından önce ve sonra yıkanmalıdır. Görünür kirlilik veya belirgin kontaminasyon varsa eller mutlaka sıvı sabun ve su ile yıkanmalıdır. Yıkama işleminde önce eller su ile ıslatılmalı, sonra sıvı sabunla 10-15 saniye süreyle ellerin tüm yüzeyleri ovuşturularak yıkanmalıdır, daha sonra eller su ile durulanmalıdır. Ellerin yıkandıktan sonra uygun yöntemle kurulanması da esastır[28]. Eller tek kullanımlık kağıt havlularla kurulanmalıdır. Ortak havlu kullanımından kesinlikle kaçınılmalıdır. Bazı hastanelerde ise kuru hava veren kurutma aletleri kullanılmaktadır, fakat kurutma işleminin uzun sürmesi nedeniyle hastane personeli genellikle bu tür aletleri kullanmaktan kaçınmaktadır.
El yıkama ile ilgili temel olanaksızlıklar; yoğun hasta sayısı nedeniyle el yıkamaya zaman ayrılamaması, yetersiz musluk sayısı, sıvı sabun ve kağıt havlu bulunmamasıdır. Ayrıca, sık el yıkamanın deriyi tahriş etmesi de sağlık personelinin el yıkama sıklığına olumsuz etki etmektedir. Kurulama olanağının olmaması sağlık personelini ellerini kağıtla veya kendi önlüğü ile kurulamaya yöneltmektedir ve sonuçta eller tekrar mikroorganizmalarla kontamine olmaktadır.
Kısıtlı olanağa sahip merkezlerde alkol bazlı el temizlik solüsyonları kullanılabilir. Bu solüsyonlar hastanede ucuz olarak hazırlanabilir. Bunun için 980 mg %70 izopropil alkol, 20 mL gliserin ile karıştırılır ve küçük şişelere bölünerek sağlık personeline dağıtılabilir[8]. Ellerde görünür kirlilik veya belirgin kontaminasyon olmayan durumlarda alkol bazlı solüsyonlar hasta bakımı öncesi ve sonrasında kullanılabilir[29]. Bu solüsyonların elde kuruluğa neden olmaması da önemli avantajdır[30].
İNTRAVENÖZ GİRİŞİMLER
İntravenöz kateterler ancak endikasyon varlığında takılmalı ve endikasyon sona erdiğinde hemen çıkartılmalıdır. Kateter takma esnasında maksimum bariyer ve asepsi önlemleri alınmalıdır. Özellikle santral venöz kateter takarken asepsi kurallarına (el yıkama, uzun kollu steril gömlek, maske, kep, büyük steril örtü, steril eldiven vb.) ileri düzeyde dikkat edilmelidir[31,32,33,34]. Kateter uygulama yeri düzenli olarak infeksiyon belirtileri açısından gözlenmelidir. Parenteral beslenme sıvıları ve lipid solüsyonların kullanıldığı setlerin değiştirilmesinde sıklıkla düzensizlik görülmektedir. Kateter tipine göre değişim sürelerine dikkat edilmelidir. Kan, kan ürünleri, lipid solüsyonları uygulanmışsa infüzyonun sonunda veya 24 saatte intravenöz uygulama setleri değiştirilmelidir[31].
Kısıtlı kaynağa sahip ünitelerde sıklıkla infüzyon sıvıları ve setleri kontaminasyon olasılığı olan bölgelerde hazırlanmaktadır. Mümkünse sıvı karışımları hazır olarak alınmalı, eğer olanak yoksa laminer hava akımlı kabinler bu amaçla kullanılmalıdır. Özellikle parenteral beslenme sıvıları bu konuda deneyimli personel tarafından hazırlanmalıdır.
Mümkün olduğunca tek dozluk solüsyonlar ve ilaçlar kullanılmalı, eğer aynı solüsyon birden fazla kullanılacaksa kontaminasyonu önleyecek koşullarda, üretici firmanın önerileri doğrultusunda saklanmalı ve son kullanma tarihi üzerine yazılmalıdır.
SOLUNUM DESTEĞİ
Solunum desteği gerçek endikasyon varlığında sağlanmalı ve endikasyon sona erdiğinde sonlandırılmalıdır. Aspirasyon kateterleri tek kullanımlık olmalıdır. Eğer olanaklar kısıtlı ise kateterler kullanım sonrası steril su ile yıkanmalı ve hasta başında kuru saklama kabında bırakılmalıdır. Aspirasyon kateterlerinin içi sıvı dolu kaplarda saklanması kontaminasyon riskini artırmaktadır. Kontaminasyonu önlemek için aspirasyonda ve kateterlerin temizliğinde kullanılacak steril sular küçük kaplarda dağıtılmalı, kullanım sonrası kaplar tümüyle boşaltılmalıdır[8]. Ventilatör nemlendiricilerinde de steril su kullanılmalıdır.
Solunum cihazı bağlantılarının değiştirilmesinin infeksiyonu önleme konusundaki etkisi belirgin değildir. Görünür kirlenme veya fonksiyonunda bozukluk olursa değiştirilmelidir[35]. Özellikle kısıtlı olanağa sahip hastanelerde değiştirme süresinin kısaltılmamasına dikkat edilmelidir.
Hasta mukozalarına temas eden tüm solunum cihazlarının tekrar kullanımdan önce etilen oksit ile sterilizasyonu veya yüksek düzey dezenfeksiyonu sağlanmalıdır.
İDRAR SONDASI ve TORBASI
İdrar sondaları günlük pratikte sıklıkla endikasyon olmadan kullanılmaktadır ve nozokomiyal üriner sistem infeksiyonlarının çoğunluğu idrar sondası kullanımıyla ilişkilidir[22]. İdrar sondaları ancak kritik hastalarda idrar çıkışının takibi veya idrar akımının engellendiği fonksiyonel veya anatomik anormallikler varsa kullanılmalıdır. Kronik idrar sondası kullanımı gereken olgularda aralıklı kateterizasyon uygulanabilir. Sadece kapalı drenaj sistemleri kullanılmalıdır, açık drenaj sistemleri infeksiyon riskini artırmaktadır. Alttan musluklu idrar torbaları kullanılmalı, idrar torbaları mesane seviyesinin altında tutulmalı ve torbaların yere teması önlenmelidir. Sondalı hastaların kateter bakımında sadece su ve sabun kullanılması yeterlidir, bölgenin kuru kalmasına dikkat edilmelidir. Prezervatif sondalar mutlaka her gün değiştirilmeli ve sürekli nemli kalması önlenmelidir.
CERRAHİ GİRİŞİM ve YARA BAKIMI
Uygun preoperatif hazırlık, iyi bir cerrahi teknik ve postoperatif bakım cerrahi alan infeksiyonlarının önlenmesinde etkilidir. Operasyon öncesi hastanede yatış süresinin sınırlandırılması hem infeksiyon riskini azaltacak hem de yatak sayısı sınırlı ünitelerde daha fazla hastaya hizmet verme olanağı sağlayacaktır. Operasyon yapılacak bölgenin tıraş edilmesi gerekiyorsa operasyona en yakın zamanda ve tek kullanımlık aletlerle yapılmalıdır. Tıraş için elektrikli tıraş makineleri kullanılabilir[36].
Antibiyotik profilaksisi temiz-kontamine ve kontamine yaralarda önerilir. Genellikle cerrahi profilaksi için tek doz veya 24 saat süreli antibiyotik profilaksisi yeterlidir[37]. Eğer ameliyat öncesi klinikte antibiyotik profilaksisine başlanırsa ameliyathanedeki kısıtlı olanaklar veya önceki operasyonların uzaması nedeniyle operasyon gecikirse, girişim sırasında dokuda yeterli antibiyotik konsantrasyonu sağlanamaz. Bu nedenle antibiyotik profilaksisinin ilk dozu anestezi indüksiyonu sırasında yapılmalıdır. Operasyon sırasında asepsi, antisepsi koşullarına dikkat edilmelidir[36,37]. Cerrahi alan infeksiyonlarının düzenli sürveyansı yapılmalı, cerrahi yaranın ve operasyonun tipine ve operasyon yapan cerraha spesifik infeksiyon hızları hesaplanmalıdır, elde edilen sonuçlar ilgili ünite ve kişilere bildirilmelidir[38].
STERİLİZASYON, DEZENFEKSİYON
Sterilizasyon yapılacak malzemelerin paketlenmesi, otoklava yerleştirilmesi, sterilizasyon süresi ve zamanı düzenli olarak kontrol edilmelidir. Kimyasal indikatörler buhar, kuru hava ve etilen oksit ile sterilize edilmiş malzemelerin tanımlanmasında yararlıdır, fakat sterilizasyonun etkinliği biyolojik indikatörlerle gösterilebilir. Biyolojik indikatörler buhar sterilizasyonunun denetlenmesi amacıyla en az haftada bir uygulanmalıdır. Etilen oksit ile sterilizasyonun her seansının kontrolünde biyolojik indikatörler kullanılmalıdır. Olanakları kısıtlı hastanelerde biyolojik indikatörlerle bu sıklıkta kontrol yapılamayabilir. Bununla birlikte her ünite kendi belirleyeceği zaman aralıkları ile düzenli kontrol yapmalıdır[8].
TEK KULLANIMLIK ALETLERİN TEKRAR KULLANILMASI
Kaynakları kısıtlı hastanelerde tek kullanımlık aletlerin tekrar kullanımı sıktır, bu uygulamanın ana nedeni ekonomik kısıtlılıktır. Tekrar kullanma, bir hastada kullanılan aletlerin uygun temizleme, paketleme ve sterilizasyon işlemlerinden geçtikten sonra başka bir hastada tekrar kullanılmasıdır[39]. Yapılan bu işlemler alete zarar vermemelidir, eğer zarar verecekse veya hasta için zararlı olacaksa tekrar steril edilmemelidir[40]. Yeterli temizleme ve sterilizasyon yapılamayan aletler tekrar kullanılmamalıdır. Aletlerin tekrar kullanıma hazırlanmasının nasıl olacağını açıklayan protokoller hazırlanmalı ve rehberlere göre hareket edilmelidir[41]. HİKK bu uygulamalar konusunda yol gösterici olmalı, temizleme, paketleme, sterilizasyon işlemlerini ve aletlerin kullanım ömrünü denetleyerek, işlemlerin kalite kontrolünü sağlamalıdır.
Isıya dayanıklı madeni aletlere buhar sterilizasyonu yapılabilir[42]. Isıya duyarlı aletlere ise etilen oksit ile sterilizasyon önerilmektedir. Etilen oksit ile sterilizasyon sonrasında toksik kalıntıların uzaklaştırılması için steril havalandırma yapılmalıdır. Gluteraldehid gibi kimyasal maddeler kullanılmışsa, sterilizasyon sonrasında steril serum fizyolojik ile aletler yıkanmalıdır. Başlıca tekrar kullanılan tek kullanımlık aletler, oksijen maskeleri, oksijen hortumları, endotrakeal tüp, nemlendirici, doku biyopsi aletleri, forseps, diyalizer, kardiyak kateterler ve elektrodlardır[39].
ANTİBİYOTİK KULLANIMI
Kullanıma yeni antibiyotiklerin girmesine rağmen, ülkemizde dirençle ilgili yapılan çalışmalar; Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Acinetobacter spp., stafilokoklar ve enterokoklarda antimikrobiyal direnç sıklığının arttığını ve dirence neden olan yeni enzimlerin ortaya çıktığını göstermektedir[7]. Dirençli suşlarla infeksiyon, hastaların daha uzun süre hastaneye yatmalarına neden olmaktadır, bu tür infeksiyonların mortalitesi daha yüksektir ve maliyeti artırmaktadır[43,44]. Antibiyotiklerin uygunsuz kullanımı, infeksiyon kontrol önlemlerine yetersiz uyum, antimikrobiyal direncin gelişmesinde en önemli etkenlerdir. Hastaneye yatan hastaların yarısından fazlasına antibiyotik tedavisi verilmektedir ve bu tedavi rejimlerinin yaklaşık %20-50’si uygunsuzdur[45,46].
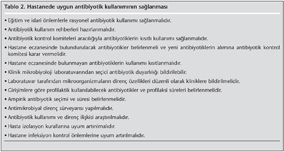
Hastanelerde rasyonel antibiyotik kullanımının sağlanması, antibiyotiklere direnç gelişiminin önlenmesinde yararlıdır. Eğitim programları, antibiyotik direnç sürveyansı, infeksiyon kontrol önlemlerinin sağlanması, antimikrobiyal tedavi ve profilaksi rehberlerinin hazırlanması, antibiyotik kontrol komitelerinin kurulması ve antibiyotik kullanımının kontrol edilmesi direnç ve maliyeti önlemede yararlıdır (Tablo 2)[43,47,48]. Hangi antibiyotiklerin kısıtlı kullanılacağı, hastaların özellikleri, antibiyotik direnç sıklığı ve maliyet gibi faktörler göz önüne alınarak belirlenmelidir. Üçüncü ve dördüncü kuşak sefalosporinler, karbapenemler, glikopeptidler, aminoglikozidler, kinolonlar, sistemik antifungal ve antiviral ilaçların uygun kullanımı sağlanmalıdır.
HASTANE PERSONELİNİN EĞİTİMİ
Nozokomiyal infeksiyonların önlenmesi için hastane personelinin eğitimine önem verilmelidir. Temel infeksiyon kontrol önlemleri (el yıkama, invaziv girişimler, aseptik teknikler, intravenöz girişimler, hasta bakımı, izolasyon, antibiyotik kullanımı, laboratuvarın etkin kullanımı) anlatılmalıdır. Eğitim sürekli olmalı ve özellikle işe yeni başlayan personel için eğitim programları düzenlenmelidir. Zaman kısıtlılığı nedeniyle tüm hastane personeline düzenli sıklıkta formal eğitim verilemeyebilir, bu nedenle rutin hastane infeksiyon izlemi sırasında da informal eğitim uygulanabilir.
SAĞLIK PERSONELİNİN KORUNMASI
Sağlık kurumlarında hastane sağlık çalışanlarının sağlığı ile ilgilenecek bir birimin oluşturulması gereklidir ve bu birim HİKK ile iş birliği halinde çalışmalıdır[49]. Kısıtlı olanaklar nedeniyle bir birim oluşturma imkanı yoksa sağlık personelinin infeksiyonlardan korunmasıyla ilgili işlemleri HİKK tarafından yürütülmelidir.
Hastane personeli infeksiyonlardan korunma konusunda eğitilmelidir. Eğer hastane personeli infeksiyon kontrolü konusunda yeterli eğitime sahip değilse, kendini infeksiyonlardan bilinçsizce korumaya çalışacaktır. Bu durum steril eldiven, maske, galoş ve gömleklerin gereğinden fazla kullanılmasına ve dolayısıyla ekonomik kayba neden olmaktadır.
Hastanelerde enjektör veya diğer kesici aletlerle yaralanmalar sonucu kan yoluyla bulaşan infeksiyonlar (hepatit B, hepatit C, insan immünyetmezlik virüsü) görülebilir. Ülkemizde enjektörlerin tek kullanımlık olması bu riski azaltmakla birlikte, bu tür kesici aletlerin imhası için yeterli olanak olmaması, enjektörler kullanıldıktan sonra kapaklarının tekrar takılmaya çalışılması sonucu yaralanmalar görülebilmektedir. Kullanım sonrası enjektör kapakları takılmaya çalışılmamalıdır. Uygun imha olanağı olmayan yerlerde teneke veya kalın plastik bidonlar enjektör toplanmasında da kullanılabilir ve bunlar kliniklerde yeterli sayıda bulundurulmalıdır. Bir diğer sorun da hepatit B aşısının sağlık personeline ücretsiz verilmesi uygulamasının sonlandırılmasıdır. Hastane idarelerinin kendi döner sermayelerini kullanarak hepatit B aşısı temin etmeleri ve hastane personelini aşılamaları önerilebilir. Bu imkanlar da sağlanamazsa hepatit B açısından yüksek risk altında olan personelin aşılanmasına öncelik verilebilir.
REHBERLER
İnfeksiyon kontrolü amacıyla DSÖ ve CDC tarafından çok sayıda rehber hazırlanmıştır. Gelişmekte olan ülkelerde veya kısıtlı olanağa sahip ülkelerde bu rehberlerde yazılan önerilere uymak yetersiz olanaklar yüzünden güçleşmektedir[50]. Uluslararası infeksiyon kontrol federasyonu (IFIC) tarafından sağlık ile ilişkili hizmetler sonucu gelişen infeksiyonların önlenmesi için temel özellikleri içeren bir rehber hazırlanmıştır (http://www.theific.org/oldsite/Manual/toc. htm). Kısıtlı kaynağa sahip olan kurumlar bu rehberi kullanarak kendi rehberlerini oluşturabilir. İnfeksiyon kontrolü için rehber ve program oluşturulabilmesi için öncelikle sağlık çalışanları ile görüşerek ve yapılan işlemleri gözlemleyerek mevcut durum tespit edilmeli ve rehberler mevcut koşullara göre adapte edilmelidir. Kurumun olanakları, hastane infeksiyon kontrol komitesi çalışanlarının sayısı göz önüne alınarak sürveyans sistemi seçilmeli, öncelik riskli ünitelere verilmeli ve saptanmış olan sorunlara yönelik olmalıdır. İnfeksiyon sürveyansı ile birlikte hastane personelinin eğitimi de başlatılmalıdır.
Bu yazı, "Leblebicioğlu H. Kısıtlı kaynaklarla infeksiyon kontrolü için organizasyonlar. Doğanay M, Ünal S (editörler). Hastane İnfeksiyonları. Ankara: Bilimsel Tıp Yayınevi, 2003:135-149"da yayınlanan yazının güncellenmiş halidir.
KAYNAKLAR
- Huskins WC. Infection control in countries with limited resources. Curr Opin Infect Dis 1998;11:449-55. [Özet]
- Soule BM, Huskins WC. A global perspective on the past, present, and future of nosocomial infection prevention and control. Am J Infect Control 1997;25:289-93.
- Willke A, Gündeş SG. Türkiye’de infeksiyon kontrol programları ve uygulamaları. Aktüel Tıp Dergisi 2001;6:1-6.
- Arman D. Türkiye’de hastane infeksiyonu kontrolüne yönelik çalışmalar. Hastane İnfeksiyonları Dergisi 1997;1:144-52. [Tam Metin] [PDF]
- Scheckler WE, Brimhall D, Buck AS, Farr BM, Friedman C, Garibaldi RA, et al. Requirements for infrastructure and essential activities of infection control and epidemiology in hospitals: a consensus panel report. Society for Healthcare Epidemiology of America. Am J Infect Control 1998;26:47-60. [Özet]
- Ormond-Walshe SE, Burke K. The role of the infection control nurse as a clinical nurse specialist or advanced nurse practitioner. Journal of Nursing Management 2001;9:209-12. [Özet]
- Leblebicioglu H, Unal S. The organization of hospital infection control in Turkey. J Hosp Infect 2002;51:1-6. [Özet]
- Huskins WC, O’Rourke EJ, Rhinehart E, Goldmann DA. Infection control in countries with limited resources. In: Mayhall CG (ed). Hospital Epidemiology and Infection Control. Philadeplhia: Liipincott Williams & Willkins, 1999:1489-513.
- Hasçelik G. Hastane infeksiyonlarında laboratuvarın rolü. Hastane İnfeksiyonları Dergisi 1997;1:21-30. [Tam Metin] [PDF]
- Pfaller MA, Herwaldt LA. The clinical microbiology laboratory and infection control: emerging pathogens, antimicrobial resistance, and new technology. Clin Infect Dis 1997;25:858-70. [Özet]
- Gastmeier P, Sohr D, Just HM, Nassauer A, Daschner F, Rüden H. How to survey nosocomial infections. Infect Control Hosp Epidemiol 2000;21:366-70. [Özet] [PDF]
- Gaynes R, Richards C, Edwards J, Emori TG, Horan T, Alonso-Echanove J, et al. Feeding back surveillance data to prevent hospital-acquired infections. Emerg Infect Dis 2001;7:295-8. [Özet] [PDF]
- Akalin HE. Kalite göstergesi olarak hastane infeksiyonları. Hastane İnfeksiyonları Dergisi 2001;5:169-71. [Tam Metin] [PDF]
- Lee TB, Baker OG, Lee JT, Scheckler WE, Steele L, Laxton CE. Recommended practices for surveillance. Am J Infect Control 1998;26:277-88. [Özet]
- Ayliffe GA. Infection control in the United Kingdom. Chemotherapy 1988;34:536-40. [Özet]
- Archibald LK, Gaynes RP. Hospital acquired infections in the United States. The importance of interhospital comparisons. Infect Dis Clin North Am1997;11:245-55. [Özet]
- Horan-Murphy E, Barnard B, Chenoweth C, Friedman C, Hazuka B, Russell B, et al. APIC/CHICA-Canada Infection Control and Epidemiology: Professional and Practice Standards. Association for Professionals in Infection Control and Epidemiology, Inc, and the Community and Hospital Infection Control Association-Canada. Am J Infect Control 1999;27:47-51.
- Leblebicioglu H. Hastane infeksiyonlarının izlemi ve değerlendirilmesi. Hastane İnfeksiyonları Dergisi 2000;4:183-6. [Tam Metin] [PDF]
- Huskins WC, Soule BM, O’Boyle C, et al. Hospital infection prevention and control: a model for improving the quality of hospital care in low- and middle-income countries. Infect Control Hosp Epidemiol 1998;19:125-35. [Özet]
- Smyth ET, Emmerson AM. Geography is destiny: global nosocomial infection control. Curr Opin Infect Dis 2000;13:371-5. [Özet]
- Esen S, Leblebicioglu H. Prevalence of nosocomial infections at intensive care units in Turkey: a multicentre 1-day point prevalence study. Scand J Infect Dis 2004;36:144-8. [Özet]
- Leblebicioglu H, Esen S. Hospital-acquired urinary tract infections in Turkey: a nationwide multicenter point prevalence study. J Hosp Infect 2003;53:207-10. [Özet]
- Unal S. NosoLINE projesi. Hastane İnfeksiyonları Dergisi 1997;1:50-3. [Özet] [PDF]
- O’Brien TF, Stelling JM. WHONET: an information system for monitoring antimicrobial resistance. Emerg Infect Dis 1995;1:66. [PDF]
- Stelling JM, O’Brien TF. Surveillance of antimicrobial resistance: the WHONET program. Clin Infect Dis 1997;24(Suppl 1):157-68. [Özet] [PDF]
- Usluer G. İzolasyon problemleri. Hastane İnfeksiyonları Dergisi 2000;4:191-4. [Özet] [PDF]
- Larson E. A causal link between handwashing and risk of infection? Examination of the evidence. Infect Control Hosp Epidemiol 1988;9:28-36. [Özet]
- The Guidelines for Standard Principles. Standard principles for preventing hospital-acquired infections. J Hosp Infect 2001;47(Suppl):21-37.
- Larson E. Hygiene of the skin: when is clean too clean? Emerg Infect Dis 2001;7:225-30. [Özet] [PDF]
- Welbourn CR, Jones SM. Hand washing. Alcohol hand rubs are better than soap and water. BMJ 1999;319:519.
- Guidelines for preventing infections associated with the insertion and maintenance of central venous catheters. J Hosp Infect 2001;47(Suppl):47-67.
- Leblebicioğlu H. Katetere bağlı infeksiyonlardan korunma. ANKEM 2000;14:468-72. [PDF]
- Özturk R. Damar içi kateter enfeksiyonları. Günaydın M, Esen S (editörler). II. Sterilizasyon, Dezenfeksiyon, Hastane İnfeksiyonları Kongre Kitabı. Samsun: 2001:133-52.
- Sitges-Serra A. Strategies for prevention of catheter-related bloodstream infections. Support Care Cancer 1999;7:391-5. [Özet]
- Tablan OC, Anderson LJ, Besser R, Bridges C, Hajjeh R. Guidelines for preventing health-care-associated pneumonia, 2003: Recommendations of CDC and the Healthcare Infection Control Practices Advisory Committee. MMWR Recomm Rep 2004;53(RR-3):1-36. [Özet] [PDF]
- Leblebicioglu H. Cerrahide antimikrobiyal profilaksi. Klimik Dergisi 1996;9:60-3. [PDF]
- Mangram AJ, Horan TC, Pearson ML, Silver LC, Jarvis WR. Guideline for prevention of surgical site infection, 1999. Hospital Infection Control Practices Advisory Committee. Infect Control Hosp Epidemiol 1999;20:250-78.
- Smyth ET, Emmerson AM. Surgical site infection surveillance. J Hosp Infect 2000;45:173-84. [Özet]
- Hızel K. Tek kullanımlık aletlerin tekrar kullanımı. Hastane İnfeksiyonları Dergisi 2000;4:187-90. [Tam Metin] [PDF]
- AORN guidance statement: reuse of single-use devices. AORN J 2006;84:876-84.
- Canadian Healthcare Association. The reuse of single-use medical devices: guidelines for healthcare facilities. Ottawa: CHA Press, 1996.
- Barone MA, Faisel AJ, Andrews L, Ahmed J, Rashida B, Kristensen D. Adaptation and validation of a portable steam sterilizer for processing intrauterine device insertion instruments and supplies in low resource settings. Am J Infect Control 1997;25:350-6. [Özet]
- McGowan JE Jr. Economic impact of antimicrobial resistance. Emerg Infect Dis 2001;7: 286-93. [Özet]
- Vahaboglu H, Coskunkan F, Tansel O, Ozturk R, Sahin N, Koksal I, et al. Clinical importance of extended-spectrum b-lactamase (PER-1-type)-producing Acinetobacter spp. and Pseudomonas aeruginosa strains. J Med Microbiol 2001;50:642-5. [Özet] [PDF]
- Rekha M. Implementation of strategies to control antimicrobial resistance. Chest 2001;119(Suppl):405-11. [Özet] [Tam Metin] [PDF]
- Usluer G, Ozgunes I, Leblebicioglu H. A multicenter point-prevalence study: antimicrobial prescription frequencies in hospitalized patients in Turkey. Ann Clin Microbiol Antimicrob 2005;4:16. [Özet] [Tam Metin] [PDF]
- Shlaes DM, Gerding DN, John JF Jr, Craig WA, Bornstein DL, Duncan RA, et al. Society for Healthcare Epidemiology of America and Infectious Diseases Society of America Joint Committee on the Prevention of Antimicrobial Resistance: guidelines for the prevention of antimicrobial resistance in hospitals. Clin Infect Dis 1997;25:584-99. [Özet] [PDF]
- Weinstein RA. Controlling antimicrobial resistance in hospitals: infection control and use of antibiotics. Emerg Infect Dis 2001;7:188-92. [Özet] [PDF]
- Dokuzoguz B. Personel sağlık merkezi nedir? Nasıl örgütlenmelidir? Hastane İnfeksiyonları Dergisi 2001;5:195-201. [Tam Metin] [PDF]
- Zimmerman PA. Help or hindrance? Is current infection control advice applicable in low- and middle-income countries? A review of the literature. Am J Infect Control 2007;35: 494-500. [Özet]
Yazışma Adresi/Address for Correspondence
Prof. Dr. Hakan LEBLEBİCİOĞLU
Ondokuz Mayıs Üniversitesi Tıp Fakültesi
İnfeksiyon Hastalıkları ve
Klinik Mikrobiyoloji Anabilim Dalı,
Samsun-Türkiye
E-posta: hakanomu@omu.edu.tr